Banki pod presją fintechów
Kategoria: Trendy gospodarcze

(CC By Sweet Carolina Design&Photo)
Opieka medyczna należy do najbardziej kosztownych świadczeń społecznych gwarantowanych przez państwo. Ale scentralizowana kontrola tych świadczeń nie przynosi korzyści ekonomicznych na tyle dużych, by uzasadniały jej stosowanie. Z tego powodu w zarządzaniu służbą zdrowia pozostawia się władzom regionalnym sporą autonomię. Ma to wprowadzić element konkurencji do monolitycznych systemów wymagających modernizacji.
W coraz większej liczbie państw europejskich, w których opieka zdrowotna jest finansowana ze środków publicznych, obserwuje się procesy decentralizacji politycznej i budżetowej. Dzieje się tak np. w Belgii, Francji, Włoszech, Hiszpanii i Wielkiej Brytanii. Z drugiej strony można obserwować pewien powrót do centralnych rozwiązań w mniejszych krajach, jak np. Norwegia, albo takich, w których system zaprojektowano wadliwie, np. w Polsce. Poza Europą proces cedowania zarządzania służbą zdrowia na niższy szczebel, np. w USA, wiąże się ze złożonym systemem grantów federalnych. Mają one skłaniać władze stanowe do wdrażania działań zwiększających efektywność ekonomiczną i innowacyjność.
Jednak to, czy dany system opieki zdrowotnej powinien być scentralizowany czy zdecentralizowany, w głównym stopniu zależy od jego obecnej konstrukcji. Konkretnie zaś od tego, czy występują w nim bodźce skłaniające do zwiększania efektywności, ułatwiania dostępu do świadczeń oraz poprawy jakości usług.
Wszystko w istocie sprowadza się do tego, by powiązać polityczną korzyść z finansową odpowiedzialnością w każdej inicjatywie dotyczącej systemu opieki medycznej, szczególnie tam, gdzie pacjent ma ograniczoną swobodę wyboru (tak się dzieje w Europie). Kwestia odpowiedzialności fiskalnej wiąże się zaś z tym, że przy ograniczeniach budżetowych uważanych za dostatecznie dotkliwe, wymaga się maksymalnej redukcji umocowań prawnych umożliwiających podejmowanie decyzji co do wydatków oraz ograniczających władze regionalne i lokalne (co robi się np. we Włoszech i Hiszpanii w ustawach ramowych).
W praktyce we Włoszech i Hiszpanii parlamenty krajowe wielokrotnie ingerują w działalność jednostek funkcjonujących w zdecentralizowanym systemie, a rządy centralne często wetują przepisy regionalne, co prowadzi do konfliktu kompetencji. Na koniec należy wspomnieć, że równość dostępu do świadczeń można osiągnąć też poprzez dotacje wyrównujące, które mogą przybierać rozmaite formy i metody.
Proces decentralizacji się nie powiedzie, jeżeli rząd centralny nie przekaże na niższy szczebel odpowiedzialności za prowadzenie określonej polityki w sferze publicznej (opodatkowania). Ograniczy się tylko do zdecentralizowania mechanizmu wydatków na służbę zdrowia. Podobnie, proces decentralizacji zakończy się porażką, jeżeli rządy regionalne nie będą miały dostatecznych funduszy. To bowiem doprowadzi wyłącznie do powiększania deficytów na poziomie regionalnym.
W rezultacie, jakkolwiek nie wszystkie procesy decentralizacyjne przyniosą efekt w postaci zdrowszego systemu zdrowotnego, analiza pewnych istniejących trendów w wydatkach, mechanizmach wyrównawczych i jakościowych, umożliwia ich ocenę, opartą na konkretnych informacjach.
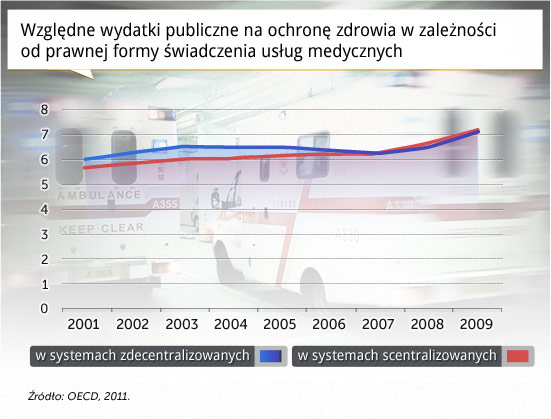
Decentralizacja systemu służby zdrowia nie wpływa specjalnie na poziom wydatków z kasy państwa. Dowodem jest wykres 1, na którym zestawiono wielkość publicznych wydatków względnych na ochronę zdrowia w państwach, w których świadczenie usług medycznych zdecentralizowano, przekazując kompetencje władzom regionalnym oraz w krajach, gdzie tego nie zrobiono. Zwraca uwagę fakt, że wydatki ponoszone w zdecentralizowanych systemach opieki zdrowotnej nie odbiegają znacząco od wydatków w systemach scentralizowanych.
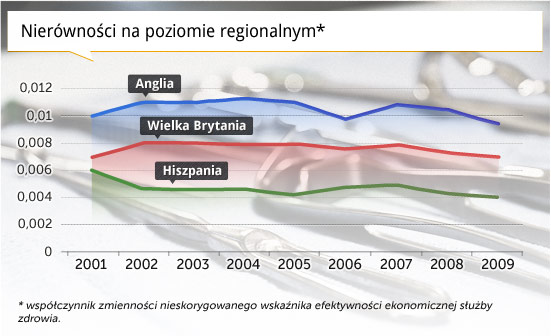
Druga kwestia dotyczy równości dostępu do świadczeń. Na wykresie 2 porównano nierówności występujące między regionami w Hiszpanii, Wielkiej Brytanii i Anglii. Należy zwrócić uwagę, że w Hiszpanii, gdzie procesem dewolucji kieruje się na poziomie lokalnym, różnice w dostępie do świadczeń zdrowotnych notowane między regionami zmalały od 2001 r. o 50 proc. W Wielkiej Brytanii obserwuje się mniejszy spadek, natomiast w Anglii, gdzie służba zdrowia jest w dużym stopniu scentralizowana, ujawniają się wielkie nierówności regionalne. Są one ponad dwukrotnie wyższe niż w Hiszpanii, w której sytuacja pozostaje stabilna.
Trzeba na koniec wprowadzić i odpowiednio wykorzystać polityczne mechanizmy sprawcze, aby decentralizacja mogła przynieść pozytywny skutek. Oznacza to wprowadzenie rozwiązań, dzięki którym decydenci polityczni właściwie reagują na potrzeby mieszkańców z ich regionów. Celem metod pozwalających na ocenę tych mechanizmów jest ustalenie, czy dane państwo zmierza ku ogólnemu zadowoleniu społeczeństwa z funkcjonowania służby zdrowia.
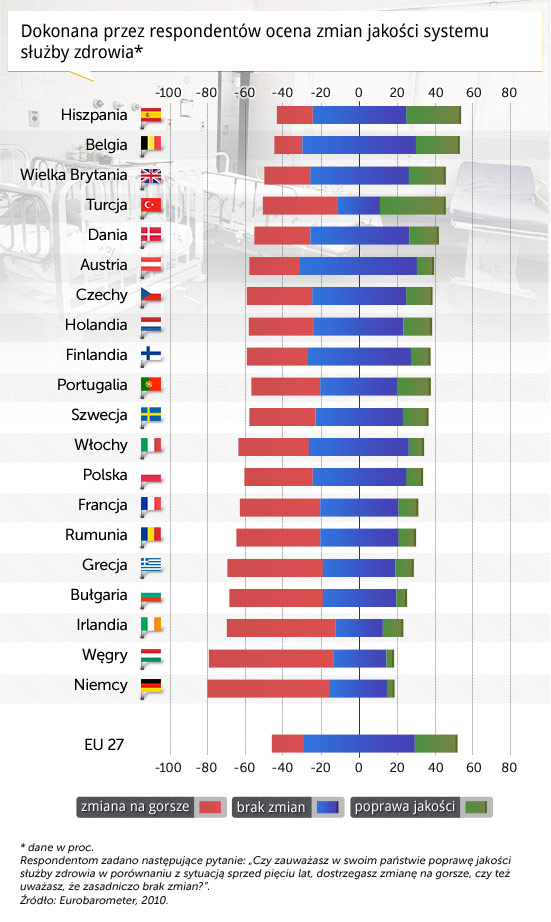
Na wykresie 3 zestawiono dane dotyczące oceny jakości systemów, dokonanej zgodnie z tymi kryteriami. Uderza to, że trzy państwa wypadające w tym zestawieniu najlepiej, mianowicie Belgia, Hiszpania i Wielka Brytania, mają zdecentralizowane systemy ochrony zdrowia. Państwa, których systemy świadczeń medycznych ocenia się najgorzej, utrzymują systemy scentralizowane, albo federalne, w których zwiększono kontrolę władz centralnych nad służbą zdrowia.
Naturalnie te dane nie wystarczą, aby przesądzać z góry, które systemy są sprawniejsze. Jednak informują o pewnych zachodzących zmianach. Mikro-ekonometryczne metody oceny zadowolenia obywateli z funkcjonowania służby zdrowia po decentralizacji przedstawiłem w tym roku w pracy „Evaluating the Effect of Devolution on the Health System Satisfaction: A Treatment Effects Specification”.
Przy projektowaniu systemu służby zdrowia trzeba pamiętać, że decentralizacja pozwala stworzyć konkurencję także dzięki wykorzystaniu sprawczych mechanizmów politycznych. Preferencje oraz potrzeby jednostek zgrywa się bowiem z priorytetami decydentów politycznych na poziomie lokalnym.
Na podstawie dowodów, którymi dysponujemy, należy stwierdzić, że można zapewnić bardziej sprawiedliwy dostęp do świadczeń medycznych w regionach oraz podnieść poziom zadowolenia pacjentów z funkcjonowania służby zdrowia nie ponosząc znacznych, dodatkowych kosztów publicznych.
Autor jest wykładowcą na Wydziale Polityki Społecznej w London School of Economics
Artykuł po raz pierwszy ukazał się w portalu VoxEu.org. Wersja oryginalna dostępna jest tutaj.
Tłumaczenie i publikacja za zgodą wydawcy.